Liebe Patientin, lieber Patient,
die nachfolgenden „Short Facts“ zu einigen typischen Krankheitsbildern des Schulter sollen diese in kurzer und prägnanter Form darstellen. Es soll Ihnen hiermit ein Überblick über mögliche Beschwerden und deren Ursache gegeben werden. Auf Grund der stark verkürzten Darstellung kann natürlich kein Anspruch auf Vollständigkeit erhoben werden; auch lässt sich hieraus nicht ableiten, welches Krankheitsbild ggf. auf Sie im speziellen zutrifft. Sehr gerne begrüße ich Sie in meiner Sprechstunde, um Ihren Fall individuell und mit Ihnen gemeinsam zu besprechen :
Short Facts: Schultereckgelenksarthrose (AC-Gelenksarthrose)
Was ist das?
Degenerativer Verschleiß des kleinen, starren Gelenkes zwischen Schlüsselbein und Schulterdach (Akromion).
Woher kommt es?
Das Schultereckgelenk ist als Verbindung zwischen dem Schulterblatt und dem Schlüsselbein die einzige Verbindung zwischen der oberen Extremität und dem Körperstamm. Dadurch kommt es insbesondere bei körperlich schwer arbeitenden Menschen aber auch bei Überkopfsportlern zu einer hohen Belastung mit konsekutivem Verschleiß der Gelenkflächen. Der Kontakt von Knochen auf Knochen kann Schmerzen verursachen.
Welche Beschwerden?
Eine symptomatische Schultereckgelenksarthrose macht sich üblicherweise durch Schmerzen beim Anheben des Armes gegen Widerstand bemerkbar. Häufig ist ein Liegen auf der betroffenen Körperseite schmerzhaft und in Folge dessen der Schlaf gestört. Zum Teil ist das Tragen von z. B. einem Rucksack oder selbst einem BH unangenehm bis schmerzhaft. Klassisch ist auch die Schmerzausstrahlung Richtung Hals.
Was tun?
Konservative Therapiemethoden wie Physiotherapie, Manuelle Therapie oder AC-Gelenksinfiltrationen können versucht werden, helfen aber häufig nur kurzzeitig. Als definitive Therapie kann kleiner, arthroskopischer Eingriff durchgeführt werden bei dem einige Milimeter (7-10mm) des Schlüsselbeines abgetragen werden.
Postoperative Nachbehandlung:
Die Schulter wird nach der Operation für ca. 1 Woche in einer Schulterbandage zur Schmerztherapie und Wundheilung ruhiggestellt. Prinzipiell darf die Schulter sofort schmerzadaptiert aktiv bewegt werden.
Gut zu wissen:
Die Mehrzahl der Schultereckgelenksarthrosen sind nicht schmerzhaft und bedürfen keiner Therapie.
Short Facts: Subacromiales Impingementsyndrom
Was ist das?
Ein Engpasssyndrom zwischen Schulterdach (Akromion) und Oberarmkopf mit bewegungsabhängiger Einklemmung der dazwischen verlaufenden Rotatorenmanschettensehnen und des Schleimbeutels.
Woher kommt es?
Verknöcherungen des Schulterdaches und z. T. auch eine Verdickung des coracoacromialen Bandes sind meist ursächlich.
Welche Beschwerden?
Typische Beschwerden sind bewegungsabhängige Schulterschmerzen, häufig ab ca. 60 Grad Abspreizung des Armes vom Körperstamm. Auch Arbeiten über Kopf sind oftmals schmerzhaft.
Was tun?
Impingementsyndrome ohne strukturelles Korrelat (z. B. größere Verknöcherung) können konservativ mit der Hilfe der Physiotherapie und Anpassung der körperlichen Belastung behandelt werden. Bei ausbleibender Symptomlinderung unter konservativer Therapie oder struktureller Ursache kann eine arthroskopische Erweiterung des Raumes zwischen Schulterdach und Oberarmkopf durchgeführt werden (subacromiale Dekompression).
Postoperative Nachbehandlung:
Die Schulter wird nach der Operation für einige Tage in einer Schulterbandage zur Schmerztherapie und Wundheilung ruhiggestellt. Prinzipiell darf die Schulter sofort schmerzadaptiert aktiv bewegt werden.
Gut zu wissen:
Kurzfristig bestehende Impingement-Syndrome können häufig konservativ behandelt werden. Allerdings können größere Verknöcherungen langfristig auch zu Läsionen der Rotatorenmanschette führen.
Short Facts: Kalkschulter (Tendinosis calcarea)
Was ist das?
Kalkablagerungen in einer oder mehreren Sehnen der Rotatorenmanschette. Die Erkrankung folgt einem phasenhaften Verlauf.
Woher kommt es?
Die Ursache dieser Erkrankung ist nicht definitiv geklärt. Diskutiert wird u.a. eine Minderdurchblutung der der Sehnen, die zu einer Kalkablagerung führen könnte.
Welche Beschwerden?
Typischerweise kommt es zu akut einsetzenden, heftigsten Schulterschmerzen. Häufig besteht ein wellenförmiger Verlauf mit Phasen erheblichster Schmerzen und annähernd symptomfreien Phasen.
Was tun?
Prinzipiell ist die Kalkschulter eine selbstlimitierende Erkrankung, der zeitliche Verlauf ist aber nicht absehbar und kann Jahre dauern. Subacromiale Infiltrationen können zu einer schnellen Beschwerdelinderung führen, dies aber meist nur von kurzfristiger Dauer. Eine Stosswellentherapie ist eine konservative Behandlungsoption, führt nach eigener Erfahrung aber nur unregelmäßig zum Erfolg. Gute und reproduzierbare Erfolge liefert die arthroskopische Kalkausräumung.
Postoperative Nachbehandlung:
Die Schulter wird nach der Operation für einige Tage in einer Schulterbandage zur Schmerztherapie und Wundheilung ruhiggestellt. Prinzipiell darf die Schulter sofort schmerzadaptiert aktiv bewegt werden.
Gut zu wissen:
Eine Kalkschulter lässt sich sehr einfach mittels eines Röntgenbildes diagnostizieren.
Short Facts: Schultersteife ( Frozen Shoulder)
Was ist das?
Durch eine Verdickung der Schulterkapsel kommt es zu einer schmerzhaften Bewegungseinschränkung der Schulter. Es handelt sich um eine phasenhaft verlaufende, selbstlimitierende Erkrankung mit einer zu erwartenden Selbstheilung nach ca. 6 Monaten bis mehreren Jahren.
Woher kommt es?
Stoffwechsel- und Hormonsystemerkrankungen wie zum Beispiel Diabetes mellitus oder Schilddrüsenerkrankungen gelten als Risikofaktoren für die Entwicklung einer Schultersteife. Häufig aber keine konkrete Ursache für die Erkrankung festgestellt werden.
Was tun?
Aufgrund des selbstlimitierenden Verlaufes steht eine konservative Therapie mit dem Ziel der Symptomlinderung im Vordergrund (Krankengymnastik zur Aufrechterhaltung des verbliebenen Bewegungsausmaßes, Cortison als Tablette oder Gelenksinfiltration). In schweren und langwierigen Fällen kann eine arthroskopische Lösung der Gelenkkapsel (Arthrolyse) durchgeführt werden. Durch diesen Eingriff kann ein rascher Zugewinn an Beweglichkeit und eine Abnahme der Schmerhaftigkeit erreicht werden.
Postoperative Nachbehandlung:
Ruhigstellung der Schulter in der Schulterbandage ist allenfalls für 1-2 Tage nach der Operation zur Linderung nötig. Grundsätzlich soll und muss die Schulter umgehend postoperativ zur Aufrechterhaltung des wiedererlangten Bewegungsausmaßes aktiv und passiv viel bewegt werden.
Gut zu wissen:
Nicht wenige Patienten erleiden eine Schultersteife nacheinander an beiden Schultern.
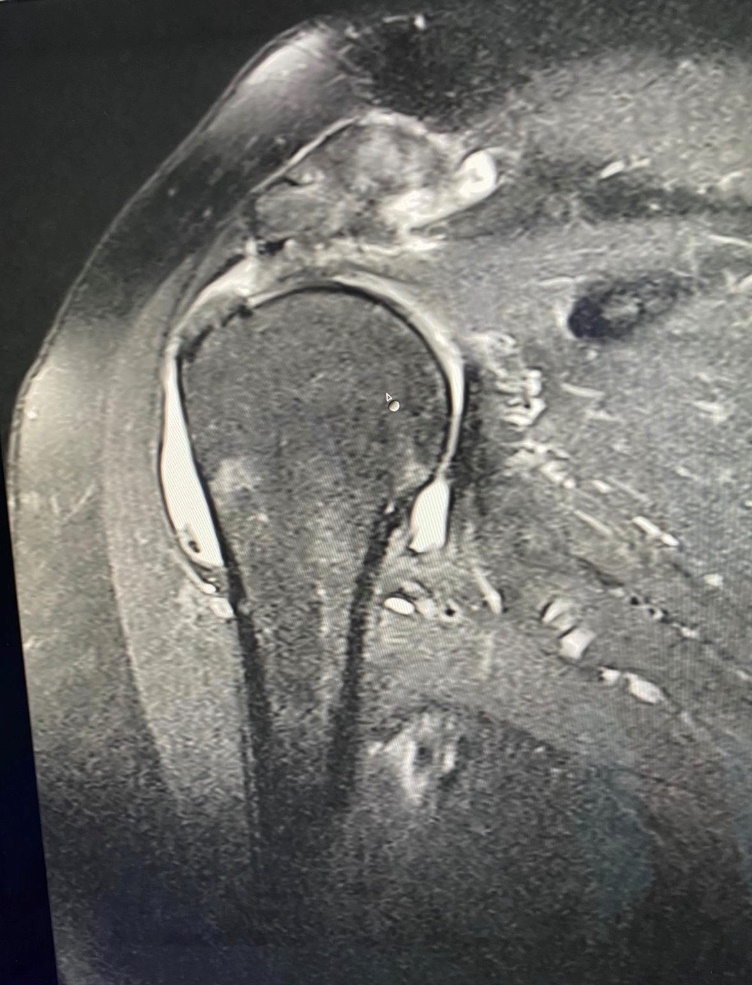
Short Facts: Rotatorenmanschettenruptur
Was ist das?
Die Schulter des Menschen ist mit ihrem komplexen Apparat aus Knochen, Bändern und Sehnen frei beweglich an vier Muskeln und Sehnen aufgehängt, die als Führungsstruktur des Gelenkes dienen. Diese vier Muskeln und Sehnen werden als Rotatorenmanschette bezeichnet. Eine Ruptur bezeichnet den Riss einer oder mehrerer dieser Sehnen.
Woher kommt es?
Rotatorenmanschettenrupturen können durch eine Kompression zwischen Schulterdach und Oberarmkopf, degenerativen Verschleiß oder traumatisch entstehen. Das Spektrum von Rotatorenmanschettenläsionen reicht von der Sehnenreizung über Teilrisse bis hin zu kompletten, weit zurückgezogenen Sehnenrupturen.
Was tun?
Sehnenreizung können meist ohne Operation zur Ausheilung gebracht werden. Bei Sehnenrissen muss eine individuelle Betrachtung der Situation des Patienten, der Größe des Risses und der Muskelqualität der Rotatorenmanschette durchgeführt werden. In den meisten Fällen sollte eine Operation durchgeführt werden. Diese wird arthroskopisch (in Schlüssellochtechnik) durchgeführt.
Postoperative Nachbehandlung:
Nach der Operation wird die Schulter für 6 Wochen in einer Schulterbandage ruhiggestellt. Die Schulterbandage sollte lediglich zur Körperhygiene, zum Essen und während der Krankengymnastik abgenommen werden. Während der ersten 6 Wochen darf die operierte Schulter lediglich passiv mobilisiert werden.
Gut zu wissen:
Zu einer Selbstheilung einer Rotatorenmanschettenruptur kommt es nicht. Im Gegenteil, im Regelfall vergrößert sich die Ruptur im Laufe der Zeit.
Short Facts: Schulterinstabilität
Was ist das?
Es kommt zu einer unfreiwilligen Auskugelung (Luxation) des Schultergelenkes. Die Schulter ist aufgrund ihrer Anatomie einerseits sehr beweglich, andererseits aber auch sehr anfällig für eine Luxation.
Woher kommt es?
Eine Schulterluxation tritt initial meist durch einen Unfall auf. Häufig kommt es bei jüngeren Patienten nach dem Erstereignis zu wiederholenden Luxationen, welche dann zum Teil im Rahmen von Bagatellbewegungen auftreten.
Was tun?
Bei Patienten unter 30 Jahren kann aufgrund des Risikos von wiederholenden Luxationen bereits nach einer Erstluxation eine stabilisierende Operation diskutiert werden. Spätestens bei wiederholenden Luxationen sollte zu einer meist arthroskopisch durchführbaren Stabilisierungsoperation geraten werden. In schwereren Fällen muss die Stabilisierung ggf. durch die Versetzung eines Knochenblockes auf die Gelenkpfanne durchgeführt werden. Bei älteren Patienten können Schulterinstabilität oftmals ohne Operation behandelt werden.
Postoperative Nachbehandlung:
Nach der Operation wird die Schulter für 6 Wochen in einer Schulterbandage ruhiggestellt. Die Schulterbandage sollte lediglich zur Körperhygiene, zum Essen und während der Krankengymnastik abgenommen werden. Von Kontakt und Risikosportarten sollte für ca. 6 Monate nach der Operation Abstand genommen werden.
Gut zu wissen:
Willkürlich auslösbare Schulterausrenkungen stellen keine Operationsindikation dar.
Short Facts: Bizepssehnenrisse
Was ist das?
Es muss unterschieden werden zwischen einem Riss der körpernahen (an der Schulter) Bizepssehne und der körperfernen (an dem Ellenbogen) Bizepssehne. Körpernah gibt es 2 Köpfe des Bizepsmuskels, es kommt meist zum Riss der langen Bizepssehne.
Woher kommt es?
Körpernah kann es durch degenerativen Verschleiß oder einer Instabilität der langen Bizepssehne zu einer Vorschädigung kommen. Dann erreicht meist ein kleiner Unfall um einen Riss der langen Bizepsehne herbeizuführen. Die körperferne Bizepssehne reißt dagegen häufig durch eine direkte oder indirekte erhebliche Krafteinwirkung. Es sind hauptsächlich junge, sportliche Männer betroffen. Begünstigt werden Rupturen durch anabole Steroide.
Was tun?
Während körpernahe Bizepssehnenrupturen in aller Regel keiner operativen Therapie bedürfen, da die kurze Bizepssehne noch vorhanden ist, sollten Rupturen der körperfernen Bizepssehne im allgemeinen refixiert werden da ansonsten eine Kraftminderung für die Ellenbogenbeugung von ca. 50% und für die Einwärtsdrehung des Unterarmes von ca. 60% zu erwarten ist.
Postoperative Nachbehandlung:
Bis zur abgeschlossenen Wundheilung wird der Ellenbogen in einer Oberarmgipsschiene gelagert. Anschließend wird eine frühfunktionelle Behandlung unter Vermeidung der Ellenbogenbeugung und Unterarmeinwärtsdrehung gegen Widerstand durchgeführt.
Gut zu wissen:
Die Refixation der körperfernen Bizepssehne sollte zeitnah nach der Ruptur durchgeführt werden (idealerweise innerhalb der ersten 2 Wochen), da es schnell zu einer Retraktion der Sehne kommt.
Short Facts: Schultergelenksarthrose
Was ist das?
Eine Arthrose beschreibt die Schädigung des Gelenkknorpels bis hin zum vollständigen Verlust des Gelenkknorpels mit Aufeinanderreiben von Knochen. Es kommt zu einer zunehmenden Einsteifung der Schulter einhergehend mit meist bewegungsabhängigen Schmerzen.
Woher kommt es?
Eine Schulterarthrose kann u. a. aufgrund von degenerativem Verschleiß, infolge von Entzündungen, Stoffwechselerkrankungen, rezidivierenden Luxationen oder auch als posttraumatischer Folgezustand entstehen.
Was tun?
In frühen Arthrosestadien kann eine konservative Therapie helfen. In fortgeschrittenen Fällen kann den Patienten bei entsprechendem Leidensdruck mit einer Anatomischen oder Inversen Schulterendoprothese sehr gut geholfen werden.
Ziel einer Schulterendoprothese ist die erhebliche Reduktion der Schmerzen und, vor allem bei der Anatomischen Prothese, eine Verbesserung des Bewegungsausmaßes der Schulter. Voraussetzung für die Verwendung einer Anatomischen Prothese ist die Unversehrtheit der Rotatorenmanschette.
Postoperative Nachbehandlung:
Nach der Operation wird die Schulter für 4-6 Wochen in einer Schulterbandage ruhiggestellt. Die Schulterbandage sollte lediglich zur Körperhygiene, zum Essen und während der Krankengymnastik abgenommen werden.
Gut zu wissen:
Daten aus dem australischen Gelenksregister (einer der größten Prothesen Datenbanken der Welt) zeigen, dass in ca. 90% die Haltbarkeit von Schulterprothesen 10 Jahre und länger beträgt.
Short Facts: Rotatorenmanschettendefektarthropathie
Was ist das?
Die Rotatorenmanschette liegt dem Oberarmkopf eng an. Die Supraspinatussehne verläuft zwischen Schulterdach und Oberarmkopf und liegt dem Oberarmkopf wie eine Haube auf. Kommt es zu einem Riss der Supraspinatussehne, tritt der Oberarmkopf bei Größenzunahme des Risses durch diesen Riss hindurch nach oben unter das Schulterdach. Der Oberarmkopf stößt letztendlich gegen das Schulterdach und es kommt zu knöchernen Veränderungen.
Woher kommt es?
Chronische, große Rotatorenmanschettenrupturen.
Was tun?
Abhängig vom Leidensdruck des Patienten kann eine Versorgung mittels Inverser Schulterprothese durchgeführt werden. Im Unterschied zu der Anatomischen Schulterprothese ist die Inverse Schulterprothese durch den Tausch der Position von Pfanne und Kopf (daher der Name Inverse Prothese) nicht auf die Intaktheit der Rotatorenmanschette angewiesen. Das Hauptziel der Durchführung dieser Operation ist die Schmerzreduktion.
Postoperative Nachbehandlung:
Nach der Operation war die Schulter für 4-6 Wochen in einer Schulterbandage ruhiggestellt. Die Schulterbandage sollte lediglich zur Körperhygiene, zum Essen und während der Krankengymnastik abgenommen werden.
Gut zu wissen:
Daten aus dem australischen Gelenksregister (einer der größten Prothesen Datenbanken der Welt) zeigen, dass in ca. 90% die Haltbarkeit von Schulterprothesen 10 Jahre und länger beträgt.
